Panoramica
La tularemia è una malattia infettiva rara. Questa malattia attacca tipicamente la pelle, gli occhi, i linfonodi e i polmoni. La tularemia è causata dal batterio Francisella tularensis.
La malattia si verifica principalmente nei conigli e nei roditori, come i ratti muschiati e gli scoiattoli. La tularemia può infettare anche gli uccelli, le pecore e gli animali domestici, come cani, gatti e criceti.
La tularemia si diffonde negli esseri umani in vari modi, tra cui morsi di insetti e esposizione diretta a un animale infetto. La tularemia è altamente contagiosa e potenzialmente fatale, ma di solito può essere trattata efficacemente con antibiotici specifici se diagnosticata precocemente.
Sintomi della tularemia
La maggior parte delle persone esposte alla tularemia che si ammalano generalmente lo fanno entro tre-cinque giorni, anche se può richiedere fino a 21 giorni. Ci sono diversi tipi di tularemia e il tipo che si sviluppa dipende da come e dove i batteri entrano nel corpo. Ogni tipo di tularemia ha il proprio insieme di sintomi.
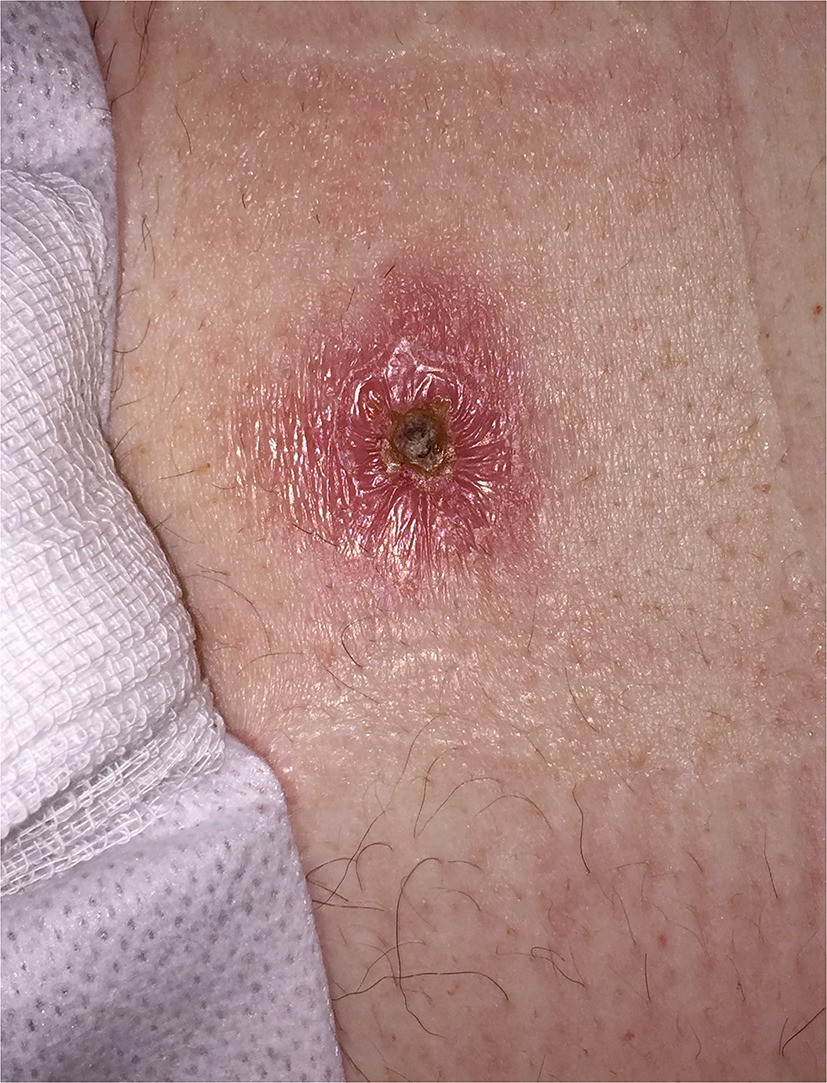
Tularemia ulceroglandulare
Questa è la forma più comune della malattia. I sintomi includono:
- Un’ulcera cutanea che si forma nel sito di infezione — solitamente da un morso di insetto o animale
- Linfonodi ingrossati e dolenti
- Febbre
- Brividi
- Mal di testa
- Stanchezza
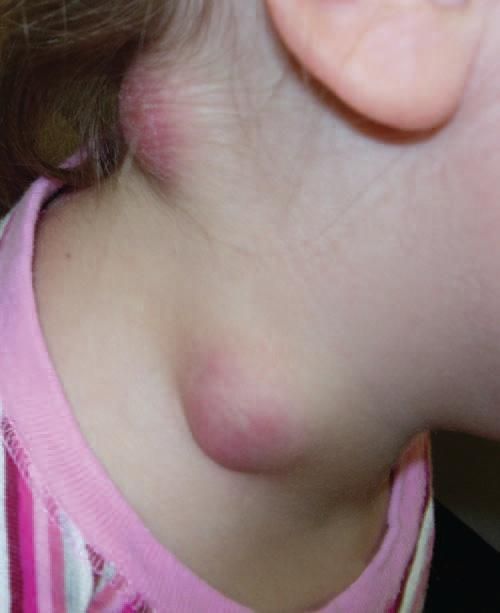
Tularemia glandulare
Le persone con tularemia glandolare presentano gli stessi sintomi della tularemia ulceroglandulare, ma senza ulcere cutanee.
Tularemia oculoglandulare
Questa forma della malattia colpisce gli occhi e può causare:
- Dolore oculare
- Arrossamento degli occhi
- Gonfiore e secrezione oculare
- Un’ulcera all’interno della palpebra
- Ipersensibilità alla luce
Tularemia orofaringea
Questa forma della malattia colpisce la bocca, la gola e il tratto digerente. I sintomi includono:
- Febbre
- Mal di gola
- Ulcere orali
- Dolori addominali
- Vomito
- Diarrea
- Tonsille infiammate
- Linfonodi ingrossati nel collo
Tularemia polmonare
Questo tipo di tularemia causa sintomi tipici di polmonite:
- Tosse secca
- Dolore toracico
- Difficoltà respiratoria
Altre forme di tularemia possono diffondersi anche ai polmoni.
Tularemia tifoide
Questa forma rara e grave della malattia in genere causa:
- Febbre alta e brividi
- Dolori muscolari
- Mal di gola
- Vomito e diarrea
- Splenomegalia
- Ingrossamento del fegato
- Polmonite
Quando contattare un medico?
Se pensi di essere stato esposto alla tularemia, consulta un medico il prima possibile. Questo è particolarmente vero se sei stato morso da una zecca o se hai maneggiato un animale selvatico in un’area dove è presente la tularemia e hai sviluppato febbre, ulcere cutanee o linfonodi gonfi.
Cosa provoca la tularemia?
La tularemia non si verifica naturalmente negli esseri umani e non è nota per passare da persona a persona. Tuttavia, la tularemia è presente in tutto il mondo, specialmente nelle aree rurali, poiché molti mammiferi, uccelli e insetti sono infetti dal batterio Francisella tularensis. Questi batteri possono vivere per settimane nel suolo, nell’acqua e negli animali morti.
A differenza di alcune malattie infettive che si trasmettono dagli animali agli esseri umani in un solo modo, la tularemia ha diversi modi di trasmissione. Il modo in cui si contrae la malattia di solito determina il tipo e la gravità dei sintomi. In generale, puoi contrarre la tularemia in questi modi:
- Morsi di insetti. Sebbene un certo numero di insetti porti la tularemia, le zecche e i moscerini delle cervidi sono i più propensi a trasmettere la malattia agli esseri umani. I morsi di zecca causano una grande percentuale di casi di tularemia ulceroglandulare.
- Esposizione a animali malati o morti. La tularemia ulceroglandulare può anche derivare dal maneggiare o essere morsi da un animale infetto, più frequentemente un coniglio o una lepre. I batteri entrano nella pelle attraverso piccole lesioni e abrasioni o un morso, e un’ulcera si forma nel sito della ferita. La forma oculare della tularemia può verificarsi quando ti tocchi gli occhi dopo aver toccato un animale infetto.
- Batteri aerei. I batteri nel suolo possono diventare aerei durante il giardinaggio, la costruzione o altre attività che disturbano la terra. L’inalazione dei batteri può portare a tularemia polmonare. Gli operatori di laboratorio che lavorano con la tularemia sono anche a rischio di infezione aerea.
- Alimenti o acqua contaminati. Sebbene sia raro, è possibile contrarre la tularemia mangiando carne di animali infetti poco cotta o bevendo acqua contaminata.
Fattori di rischio
Sebbene chiunque, di qualsiasi età, possa sviluppare la tularemia, impegnarsi in determinate occupazioni o attività o vivere in certe aree comporta un rischio maggiore.
Vivere o visitare certe aree
La tularemia è stata segnalata negli Stati Uniti, in Canada, Messico, Giappone e in Europa.
Avere determinati hobby o occupazioni
Le seguenti attività possono aumentare il tuo rischio di sviluppare la tularemia:
- Caccia e trappolaggio. Poiché i cacciatori sono esposti al sangue di animali selvatici e potrebbero mangiare carne di animali selvatici, sono a rischio di tularemia.
- Giardinaggio o manutenzione del paesaggio. Giardinieri e paesaggisti possono anche essere a rischio di tularemia. È possibile che i giardinieri inalino batteri sollevati mentre lavorano il suolo o quando utilizzano tosaerba e decespugliatori.
- Lavorare nella gestione della fauna selvatica o nella medicina veterinaria. Le persone che lavorano con animali selvatici o domestici hanno un rischio maggiore di tularemia.
Complicazioni della tularemia
Se non trattata, la tularemia può essere fatale. Altre possibili complicazioni della tularemia includono:
- Infiammazione dei polmoni. La polmonite può portare a insufficienza respiratoria — una condizione in cui i polmoni non assumono abbastanza ossigeno, non rilasciano abbastanza anidride carbonica o entrambi.
- Infezione attorno al cervello e al midollo spinale (meningite). La meningite è un’infezione seria e talvolta mortale del liquido e delle membrane (meningi) che circondano il cervello e il midollo spinale.
- Irritazione attorno al cuore (pericardite). Questo è il gonfiore e l’irritazione della sottile membrana che circonda il cuore (pericardio).
- Infezione ossea (osteomielite). I batteri della tularemia a volte si diffondono alle ossa.
Prevenzione della tularemia
Attualmente non esiste un vaccino per prevenire la tularemia. Se lavori in un’occupazione ad alto rischio o vivi in un’area in cui è presente la tularemia, queste misure possono aiutare a ridurre il rischio di infezione:
- Proteggiti dagli insetti. La tularemia è spesso correlata a un morso di zecca. In alcune parti del mondo, la tularemia viene contratta più comunemente attraverso morsi di zanzare. Se trascorri del tempo in aree infestate da zecche o zanzare, indossa camicie a maniche lunghe e pantaloni lunghi, infila i pantaloni nei calzini e usa un cappello a tesa larga per proteggere il viso e il collo. Utilizza un repellente per insetti contenente il 20% – 30% di DEET, picaridina o IR3535, seguendo attentamente le istruzioni del produttore. Applica il repellente in modo moderato e lavalo via alla fine della giornata.
Controllati frequentemente per le zecche e rimuovile immediatamente se ne trovi. Assicurati di controllare anche i tuoi animali domestici.
- Fai attenzione quando giardini. I giardinieri domestici e i paesaggisti professionali dovrebbero prendere in considerazione l’uso di una mascherina durante lo scavo del suolo, la pulizia di erbacce o sterpaglie, o mentre tosano i prati.
- Maneggia gli animali con attenzione. Se cacci o maneggi conigli selvatici o lepri, indossa guanti e occhiali protettivi e lava accuratamente le mani con sapone e acqua calda dopo aver toccato l’animale.
- Non mangiare carne poco cotta. Cuoci tutta la carne selvatica a fondo e evita di scuotere o vestire qualsiasi animale che sembrava malato. Il calore uccide il Francisella tularensis, quindi cuoci la carne alla giusta temperatura — un minimo di 160 gradi F (71,1 gradi C) per carne macinata e carne di selvaggina — per renderla sicura da mangiare. Il pollame deve essere cotto a 165 gradi F (73,8 gradi C).
- Proteggi i tuoi animali domestici. Il bestiame e gli animali domestici possono contrarre la tularemia se mangiano parte di un coniglio malato o vengono morsi da una zecca infetta. Per mantenere i tuoi animali domestici al sicuro, evita di lasciarli all’aperto senza supervisione, fornisci loro protezione da pulci e zecche e non permettere loro di entrare in contatto ravvicinato con animali selvatici o morti.
Diagnosi della tularemia
Poiché è rara e condivide sintomi con altre malattie, la tularemia può essere difficile da diagnosticare. Se hai partecipato a qualsiasi attività che aumenta il tuo rischio, come la caccia ai conigli, informa il tuo medico.
La tularemia può generalmente essere diagnosticata attraverso esami del sangue. Un test cerca anticorpi contro i batteri e questo test non mostrerà se hai avuto l’infezione fino a diverse settimane dopo. Potresti anche avere una radiografia del torace per cercare segni di polmonite.
Trattamento della tularemia
La tularemia può essere trattata efficacemente con antibiotici somministrati per iniezione direttamente in un muscolo o in una vena. L’antibiotico gentamicina è generalmente il trattamento di prima scelta per la tularemia. Anche la streptomicina è efficace, ma può essere difficile da ottenere e può avere più effetti collaterali rispetto ad altri antibiotici.
In base al tipo di tularemia che viene trattata, i medici possono prescrivere antibiotici orali come la doxiciclina (Oracea, Vibramycin) o la ciprofloxacina (Cipro).
Riceverai anche terapia per eventuali complicazioni come meningite o polmonite. In generale, dovresti essere immune alla tularemia dopo esserti ripreso dalla malattia, ma alcune persone potrebbero sperimentare una recidiva o una reinfezione.
Prepararsi per un appuntamento con il medico
In alcuni casi, quando chiami per fissare un appuntamento con un medico, potresti essere immediatamente indirizzato a uno specialista delle malattie infettive.
Ecco alcune informazioni per aiutarti a prepararti per il tuo appuntamento con il medico.
Cosa puoi fare
- Fai un elenco dei tuoi sintomi, inclusi eventuali sintomi che potrebbero sembrare non correlati al motivo per cui hai fissato l’appuntamento.
- Scrivi informazioni personali chiave, soprattutto attività recenti, come la caccia o il giardinaggio o viaggi in aree infestate da zecche.
- Porta un elenco di tutti i farmaci, vitamine o integratori alimentari che stai assumendo.
- Scrivi un elenco di domande da porre al tuo medico.
Preparare un elenco di domande per il tuo medico ti aiuterà a ottenere quante più informazioni possibile. Per la tularemia, alcune domande di base da porre al tuo medico includono:
- Qual è la causa più probabile dei miei sintomi?
- Ci sono altre possibili cause?
- Quali esami devo fare?
- Quali trattamenti sono disponibili? E quali effetti collaterali posso aspettarmi?
- Ho altre condizioni di salute; come posso gestire queste condizioni insieme?
Non esitare a fare qualsiasi altra domanda tu possa avere.
Cosa potrebbe chiedere il tuo medico
Le domande che il tuo medico potrebbe chiederti includono:
- Quando hai iniziato a provare sintomi?
- Hai cacciato, fatto giardinaggio o viaggiato recentemente in aree ad alta presenza di zecche?
- I tuoi sintomi sono stati continui o vanno e vengono?
- Quanto sono gravi i tuoi sintomi?
- Qualcosa migliora i tuoi sintomi?
- C’è qualcosa che peggiora i tuoi sintomi?





