I sintomi della psoriasi possono variare da persona a persona. I sintomi più comuni includono:
- Macchie rosse sulla pelle coperte da spesse squame argentate
- Puntini di desquamazione (comunemente osservati nei bambini)
- Pelle secca e screpolata che può sanguinare o prudere
- Prurito, bruciore o dolori
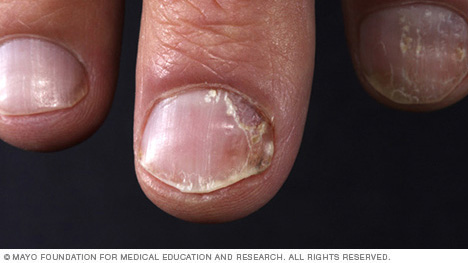
- Unghie ispessite, con fossette o solchi
- Articolazioni gonfie e rigide
Le chiazze di psoriasi possono variare da pochi punti con desquamazione simile a forfora a eruzioni significative che coprono ampie aree. Le zone più frequentemente colpite sono la parte bassa della schiena, i gomiti, le ginocchia, le gambe, le piante dei piedi, il cuoio capelluto, il viso e i palmi delle mani.
La maggior parte dei tipi di psoriasi attraversa cicli, infiammandosi per alcune settimane o mesi, per poi diminuire temporaneamente o addirittura andare in remissione.
Esistono diversi tipi di psoriasi, tra cui:
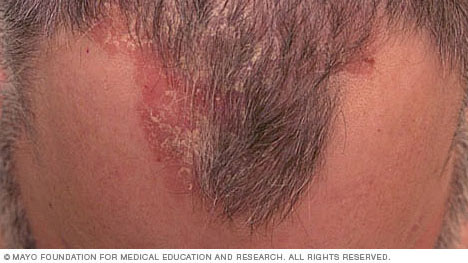
- Psoriasi a placche. La forma più comune, la psoriasi a placche causa macchie di pelle secca, rialzata e rossa (lesioni) coperte da squame argentate. Le placche possono essere pruriginose o dolorose, e possono essercene poche o molte. Le placche di solito compaiono su gomiti, ginocchia, parte bassa della schiena e cuoio capelluto.
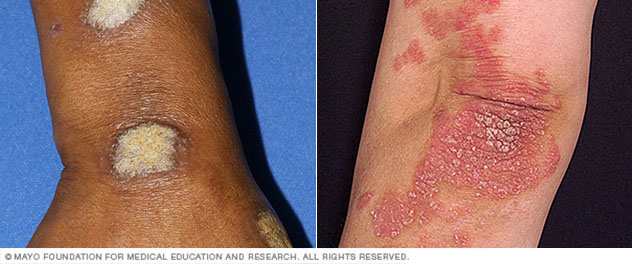
- Psoriasi ungueale. La psoriasi può colpire le unghie delle mani e dei piedi, causando fossette, crescita anomala delle unghie e discolorazione. Le unghie psoriasiche possono allentarsi e separarsi dal letto ungueale (onicolisi). Nei casi gravi, l’unghia può sbriciolarsi.
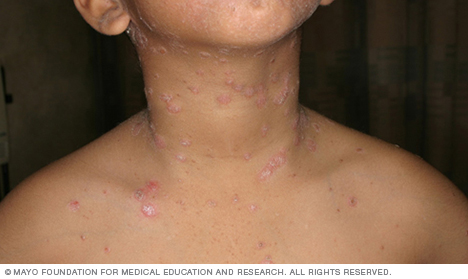
- Psoriasi guttata. Questo tipo colpisce principalmente giovani adulti e bambini. È solitamente scatenata da un’infezione batterica come la faringite streptococcica. Questo tipo è caratterizzato da piccole lesioni a forma di goccia sulla parte superiore del corpo, le braccia o le gambe.
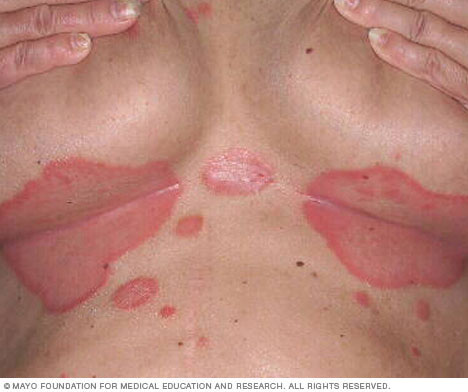
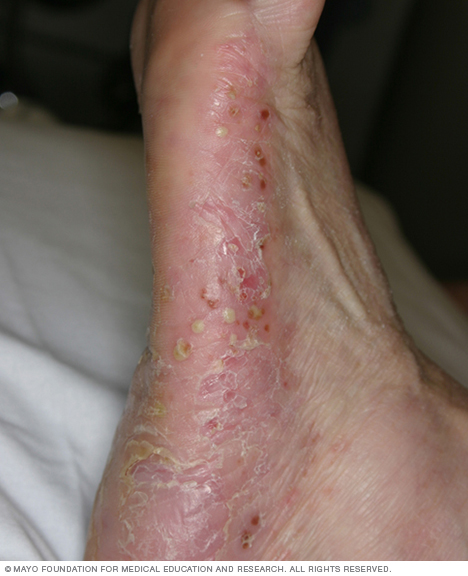
- Psoriasi inversa. Questo tipo colpisce principalmente le pieghe della pelle dell’inguine, dei glutei e delle mammelle. La psoriasi inversa provoca macchie lisce di pelle rossa che peggiorano con l’attrito e la sudorazione. Infezioni fungine possono scatenare questo tipo di psoriasi.
- Psoriasi pustolosa. Questa forma rara di psoriasi provoca lesioni ben definite piene di pus che si verificano in ampie chiazze (psoriasi pustolosa generalizzata) o in aree più piccole sui palmi delle mani o sulle piante dei piedi.
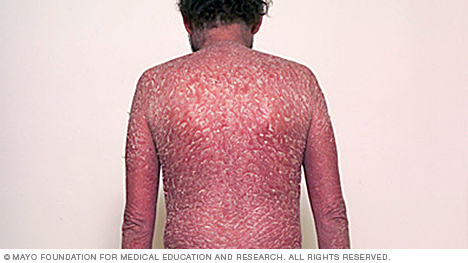
- Psoriasi eritrodermica. Il tipo meno comune di psoriasi, l’erythrodermic psoriasis può coprire tutto il corpo con un rash rosso e squamoso che può prurire o bruciare intensamente.
- Artrite psoriasica. L’artrite psoriasica causa articolazioni gonfie e dolorose tipiche dell’artrite. A volte, i sintomi articolari sono il primo o l’unico segno di psoriasi. E a volte si osservano solo cambiamenti nelle unghie. I sintomi variano da lievi a gravi, e l’artrite psoriasica può colpire qualsiasi articolazione, causando rigidità e danni articolari progressivi che, nei casi più gravi, possono portare a danni permanenti.
Trattamento della psoriasi
I trattamenti per la psoriasi mirano a fermare la crescita rapida delle cellule della pelle e a rimuovere le squame. Le opzioni includono creme e unguenti (terapia topica), terapia luce (fototerapia) e farmaci orali o iniettati.
Quali trattamenti utilizzare dipende da quanto è grave la psoriasi e da quanto ha risposto ai trattamenti precedenti. Potresti dover provare diversi farmaci o una combinazione di trattamenti prima di trovare l’approccio che funziona per te. Tuttavia, in genere, la malattia ritorna.
Terapia topica
- Corticosteroidi. Questi farmaci sono i più frequentemente prescritti per il trattamento della psoriasi da lieve a moderata. Sono disponibili come unguenti, creme, lozioni, gel, schiume, spray e shampoo. Unguenti corticosteroidi leggeri (idrocortisone) sono generalmente raccomandati per aree sensibili, come il viso o le pieghe della pelle, e per trattare chiazze diffuse. I corticosteroidi topici possono essere applicati una volta al giorno durante le riacutizzazioni e a giorni alterni o solo nei fine settimana per mantenere la remissione. Il tuo medico potrebbe prescrivere una crema o un unguento corticosteroide più forte—triamcinolone (Acetonide, Trianex), clobetasolo (Temovate) per aree più piccole, meno sensibili o più difficili da trattare. L’uso a lungo termine o l’abuso di corticosteroidi forti possono assottigliare la pelle. Nel tempo, i corticosteroidi topici possono smettere di funzionare.
- Analoghi della vitamina D. Le forme sintetiche della vitamina D, come il calcipotriolo e il calcitriolo (Vectical) rallentano la crescita delle cellule della pelle. Questo tipo di farmaco può essere usato da solo o con corticosteroidi topici. Il calcitriolo può causare meno irritazione in aree sensibili. Calcipotriolo e calcitriolo sono normalmente più costosi dei corticosteroidi topici.
- Retinoidi. Tazarotene (Tazorac, Avage) è disponibile come gel e crema e viene applicato una o due volte al giorno. Gli effetti collaterali più comuni sono irritazione della pelle e maggiore sensibilità alla luce. Il tazarotene non è raccomandato durante la gravidanza o l’allattamento o se intendi diventare incinta.
- Inibitori della calcineurina. Gli inibitori della calcineurina—come tacrolimus (Protopic) e pimecrolimus (Elidel)—riduccono l’infiammazione e l’accumulo di placche. Gli inibitori della calcineurina possono essere particolarmente utili in aree di pelle sottile, come attorno agli occhi, dove le creme steroidee o i retinoidi sono troppo irritanti o possono causare effetti nocivi. Gli inibitori della calcineurina non sono raccomandati durante la gravidanza o l’allattamento o se intendi diventare incinta. Questo farmaco non è destinato a un uso a lungo termine a causa di un potenziale aumento del rischio di cancro della pelle e linfoma.
- Acido salicilico. Gli shampoo e le soluzioni per il cuoio capelluto a base di acido salicilico riducono la desquamazione della psoriasi del cuoio capelluto. Può essere usato da solo o per migliorare la capacità di altri farmaci di penetrare più facilmente nella pelle.
- Catrame di carbone. Il catrame di carbone riduce la desquamazione, il prurito e l’infiammazione. È disponibile senza prescrizione o con ricetta in varie forme, come shampoo, crema e olio. Questi prodotti possono irritare la pelle. Inoltre, questi prodotti sono pasticciosi, macchiano i vestiti e la biancheria da letto e possono avere un forte odore. Il trattamento con catrame di carbone non è raccomandato per le donne in gravidanza o in allattamento.
- Terapia Goeckerman. Alcuni medici combinano il trattamento con catrame di carbone con terapia alla luce, nota come terapia Goeckerman. Le due terapie insieme sono più efficaci di entrambe da sole perché il catrame di carbone rende la pelle più ricettiva alla luce UVB.
- Antoralina. L’antoralina (un altro prodotto a base di catrame) è una crema usata per rallentare la crescita delle cellule della pelle. Può anche rimuovere le squame e rendere la pelle più liscia. Non dovrebbe essere usata sul viso o sui genitali. L’antoralina può irritare la pelle e macchia quasi tutto ciò che tocca. Di solito viene applicata per un breve periodo e poi lavata via.
Terapia alla luce
La terapia alla luce è un trattamento di prima linea per la psoriasi da moderata a grave, sia da sola che in combinazione con farmaci. Consiste nell’esporre la pelle a quantità controllate di luce naturale o artificiale. Sono necessari trattamenti ripetuti. Parla con il tuo medico per capire se la fototerapia domestica è un’opzione per te.
- Luce solare. Brevi esposizioni quotidiane alla luce solare (elioterapia) potrebbero migliorare la psoriasi. Prima di iniziare un trattamento alla luce solare, chiedi al tuo medico qual è il modo più sicuro per utilizzare la luce naturale per il trattamento della psoriasi.
- UVB a banda larga. Dosi controllate di luce UVB a banda larga proveniente da una fonte di luce artificiale possono trattare singole chiazze, la psoriasi diffusa e la psoriasi che non migliora con i trattamenti topici. Gli effetti collaterali a breve termine possono includere arrossamenti, prurito e pelle secca. Idratarsi regolarmente può aiutare ad alleviare il tuo disagio.
- UVB a banda stretta. La terapia alla luce UVB a banda stretta potrebbe essere più efficace rispetto al trattamento con UVB a banda larga e in molti luoghi ha sostituito la terapia a banda larga. Di solito è somministrata due o tre volte a settimana fino a quando la pelle migliora e poi meno frequentemente per la terapia di mantenimento. Tuttavia, la fototerapia UVB a banda stretta può causare scottature più gravi e durature.
- Psoralene più ultravioletti A (PUVA). Questo trattamento prevede l’assunzione di un farmaco fotosensibilizzante (psoralene) prima di esporsi alla luce UVA. La luce UVA penetra più in profondità nella pelle rispetto alla luce UVB, e il psoralene rende la pelle più reattiva all’esposizione UVA. Questo trattamento più aggressivo migliora costantemente la pelle ed è spesso utilizzato per i casi più gravi di psoriasi. Gli effetti collaterali a breve termine includono nausea, mal di testa, bruciore e prurito. Gli effetti collaterali a lungo termine includono pelle secca e rugosa, lentiggini, maggiore sensibilità al sole e aumentato rischio di cancro della pelle, incluso il melanoma.
- Laser excimer. Con questa forma di terapia alla luce, una forte luce UVB colpisce solo la pelle colpita. La terapia laser excimer richiede meno sessioni rispetto alla fototerapia tradizionale grazie all’uso di luce UVB più potente. Gli effetti collaterali possono includere arrossamenti e vesciche.
Farmaci orali o iniettati
Se soffri di psoriasi da moderata a grave o se altri trattamenti non hanno funzionato, il tuo medico può prescrivere farmaci orali o iniettati. A causa del potenziale per effetti collaterali gravi, alcuni di questi farmaci vengono utilizzati solo per brevi periodi e potrebbero essere alternati con altri trattamenti.
- Steroidi. Se hai alcune piccole chiazze di psoriasi persistenti, il tuo medico potrebbe suggerire un’iniezione di triamcinolone direttamente nelle lesioni.
- Retinoidi. L’acitretina (Soriatane) e altri retinoidi sono compresse utilizzate per ridurre la produzione delle cellule della pelle. Gli effetti collaterali potrebbero includere secchezza della pelle e dolori muscolari. Questi farmaci non sono raccomandati durante la gravidanza o l’allattamento o se intendi rimanere incinta.
- Methotrexate. Di solito somministrato settimanalmente come unica dose orale, il methotrexate (Trexall) diminuisce la produzione di cellule della pelle e sopprime l’infiammazione. È meno efficace rispetto ad adalimumab (Humira) e infliximab (Remicade). Potrebbe causare mal di stomaco, perdita di appetito e affaticamento. Le persone che assumono methotrexate a lungo termine necessitano di test regolari per monitorare i conti emocromocitometrici e la funzione epatica. Uomini e donne dovrebbero interrompere l’assunzione di methotrexate almeno tre mesi prima di tentare di concepire. Questo farmaco non è raccomandato durante l’allattamento.
- Cyclosporine. Assunta per via orale per la psoriasi grave, la ciclosporina (Neoral) sopprime il sistema immunitario. È simile al methotrexate in termini di efficacia, ma non può essere utilizzata continuamente per più di un anno. Come altri farmaci immunosoppressori, la ciclosporina aumenta il rischio di infezioni e altri problemi di salute, incluso il cancro. Le persone che assumono ciclosporina necessitano di un monitoraggio continuo della pressione sanguigna e della funzione renale. Questi farmaci non sono raccomandati durante la gravidanza, l’allattamento o se si intende rimanere incinta.
- Biologici. Questi farmaci, di solito somministrati per iniezione, alterano il sistema immunitario in un modo che interrompe il ciclo della malattia e migliora i sintomi della malattia entro poche settimane. Diversi di questi farmaci sono approvati per il trattamento della psoriasi da moderata a grave in persone che non hanno risposto alle terapie di prima linea. Le opzioni terapeutiche stanno rapidamente espandendo. Esempi includono etanercept (Enbrel), infliximab (Remicade), adalimumab (Humira), ustekinumab (Stelara), secukinumab (Cosentyx) e ixekizumab (Taltz). Questi tipi di farmaci sono costosi e potrebbero o meno essere coperti dai piani di assicurazione sanitaria. I biologici devono essere usati con cautela perché comportano il rischio di sopprimere il sistema immunitario in modi che aumentano il rischio di infezioni gravi. In particolare, le persone che assumono questi trattamenti devono essere sottoposte a screening per la tubercolosi.
- Altri farmaci. La tioguanina (Tabloid) e l’idrossiurea (Droxia, Hydrea) sono farmaci che possono essere utilizzati quando non possono essere somministrati altri farmaci. L’apremilast (Otezla) viene assunto per via orale due volte al giorno. È particolarmente efficace nel ridurre il prurito. Parla con il tuo medico riguardo ai possibili effetti collaterali di questi farmaci.





