Con l’avanzare dell’età, sperimentiamo una varietà di cambiamenti nella nostra salute e fisiologia. Tra questi cambiamenti, molti anziani riferiscono di avere la pelle pallida e di provare spesso nausea quando mangiano carne e pesce. Questa combinazione di sintomi può provocare ansia e influire sulla qualità della vita. Di seguito sono elencate le cause comuni e informazioni sulla diagnosi e il trattamento di questa condizione.

Cause di pelle pallida e spesso nausea quando si mangiano carne e pesce negli anziani
1. Anemia: una causa comune di pelle pallida
L’anemia è una carenza di globuli rossi o emoglobina nel sangue. L’emoglobina è la proteina responsabile del trasporto dell’ossigeno in tutto il corpo. Senza sufficiente ossigeno nei tessuti, il corpo può mostrare sintomi come pelle pallida, affaticamento e vertigini.
Con l’età, la capacità del corpo di produrre globuli rossi diminuisce, il che può portare all’anemia. Il tipo di anemia più comune negli anziani è l’anemia da carenza di ferro, ma può anche essere causata da una carenza di vitamina B12 o di folati, malattie croniche o perdite di sangue.

Le persone con anemia da carenza di ferro possono avere maggiori difficoltà a digerire o tollerare la carne. La carne è una delle principali fonti di ferro eme, che è facilmente assorbito dal corpo. Se una persona anziana non riceve abbastanza ferro, può avere problemi a digerire o tollerare la carne, portando a nausea. Questo problema può essere ulteriormente aggravato se hanno condizioni gastrointestinali che interferiscono con l’assorbimento dei nutrienti.
Diagnosi dell’anemia
La diagnosi dell’anemia viene eseguita con esami del sangue per misurare:
- I livelli di emoglobina
- Il numero di globuli rossi
- La ferritina sierica (per conoscere i livelli di ferro)
- I livelli di vitamina B12 e folati
Un emocromo completo aiuterà a determinare il numero e la dimensione dei globuli rossi, indicando se l’anemia è presente.
Trattamento dell’anemia
Il trattamento dipende dal tipo e dalla causa dell’anemia:
- Anemia da carenza di ferro: integratori di ferro per via orale o ferro per via endovenosa (in casi gravi) possono aiutare a ripristinare i livelli di ferro. Si raccomandano anche modifiche alimentari, come aumentare l’assunzione di cibi ricchi di ferro (carne rossa, verdure a foglia verde, legumi).
- Carenza di vitamina B12: le iniezioni di B12 o gli integratori di B12 sono tipicamente utilizzati per trattare una carenza di B12, e sono anche suggerite modifiche dietetiche (aumento dell’assunzione di carne, latticini e cereali fortificati).
- Anemia correlata a malattie croniche: trattare la malattia cronica sottostante, come la gestione della malattia renale o dell’infiammazione cronica, può migliorare i sintomi dell’anemia.
2. Problemi digestivi: incapacità di tollerare carne e pesce
Con l’età, il sistema digestivo subisce cambiamenti che possono influire sul modo in cui alcuni cibi, in particolare carne e pesce, vengono elaborati. Questi problemi digestivi possono portare a nausea, gonfiore e disagio quando si mangiano questi alimenti.
Le persone anziane spesso hanno una ridotta produzione di acido gastrico, il che può compromettere la digestione di alimenti ricchi di proteine come carne e pesce. Lo stomaco ha bisogno di un ambiente acido per digerire le proteine, e senza sufficiente acido gastrico, le proteine non verranno completamente digerite, causando disagio e nausea. Inoltre, gli anziani spesso hanno un vuotamento gastrico più lento, il che significa che il cibo rimane nello stomaco più a lungo, contribuendo alla nausea dopo i pasti.
Inoltre, condizioni come la gastrite (infiammazione della mucosa gastrica), ulcere peptiche o calcoli biliari non diagnosticati possono esacerbare la nausea dopo aver consumato cibi grassi come carne e pesce.
a) Ridotta produzione di acido gastrico (ipercloridria)
Il succo gastrico (acido cloridrico) svolge un ruolo critico nel scomporre le proteine nello stomaco. Questo acido attiva la pepsina – un enzima che avvia il processo di digestione delle proteine – e aiuta a uccidere batteri dannosi che potrebbero entrare con il cibo. Con l’età, la produzione di acido gastrico tende a diminuire. Questa condizione è nota come ipercloridria.
Quando l’acido gastrico è basso, lo stomaco può avere difficoltà a scomporre le proteine nella carne e nel pesce. Le proteine non digerite possono causare disagio e nausea poiché rimangono nello stomaco per periodi prolungati. Inoltre, le proteine non digerite possono fermentare o interagire con i batteri nello stomaco, portando a gonfiore addominale e a un’ulteriore irritazione della mucosa gastrica, che esacerba la nausea.
Un medico può effettuare test come il test di Heidelberg, che misura il pH dello stomaco, o eseguire un test del pH gastrico per valutare i livelli di acidità.
Trattamento: Gli antiacidi o gli inibitori della pompa protonica (PPI), che riducono la produzione di acido, vengono generalmente utilizzati per trattare il reflusso acido, ma possono essere prescritti con cautela per riequilibrare i livelli di acido gastrico. In alternativa, gli integratori di enzimi digestivi possono aiutare nella digestione delle proteine.
b) Gastrite (infiammazione della mucosa gastrica)
La gastrite è un’infiammazione della mucosa gastrica, spesso causata da infezioni batteriche (come l’Helicobacter pylori), uso cronico di antidolorifici, consumo eccessivo di alcol o stress. La mucosa gastrica diventa irritata, rendendola più sensibile a determinati alimenti, in particolare a quelli ricchi di proteine come carne e pesce, che richiedono una digestione significativa nello stomaco.
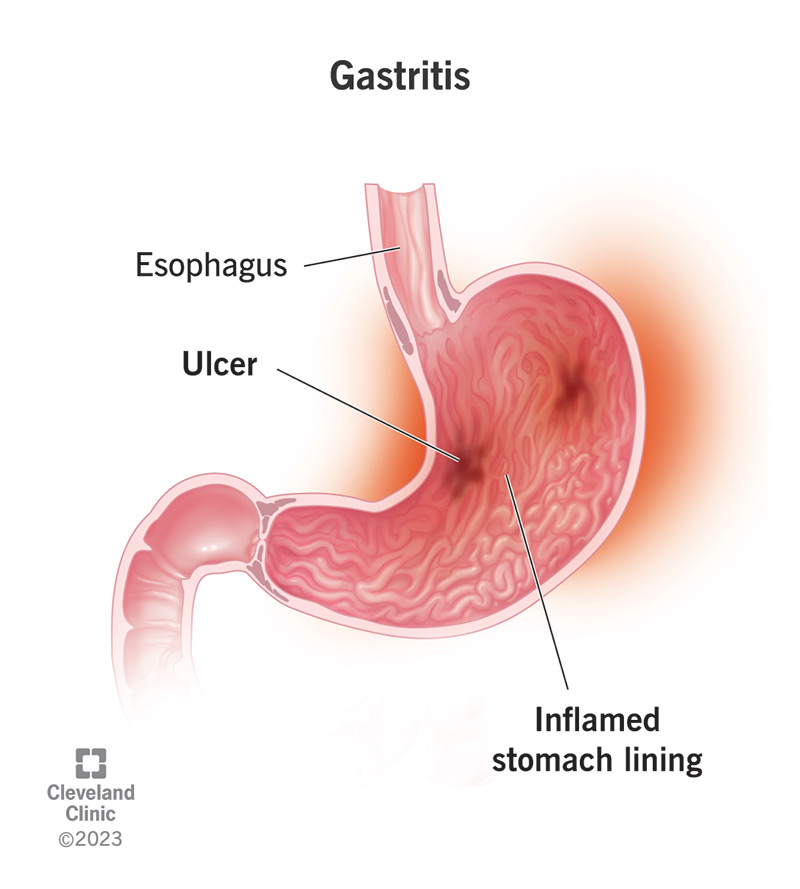
L’irritazione causata dalla gastrite porta a un aumento delle secrezioni gastriche, che possono causare disagio, dolore e nausea. Carne e pesce, che sono ricchi di proteine, richiedono più tempo per essere digeriti e possono esacerbare l’infiammazione. Le proteine non digerite possono inoltre innescare la produzione di acido gastrico in eccesso, peggiorando la nausea e il disagio.
Diagnosi: La gastrite può essere diagnosticata attraverso una gastroscopia, dove una telecamera è utilizzata per cercare infiammazione o ulcere nello stomaco. I test del sangue possono anche rilevare l’infezione da Helicobacter pylori.
Trattamento: Il trattamento tipicamente include antibiotici se è presente l’Helicobacter pylori, o PPI e bloccanti H2 per ridurre l’acido nello stomaco. Inoltre, modifiche dietetiche per evitare cibi piccanti, grassi e acidi possono aiutare a gestire i sintomi.
c) Ulcere peptiche
Le ulcere peptiche sono ferite aperte che si sviluppano sulla mucosa dello stomaco o del duodeno (la prima parte dell’intestino tenue). Queste ulcere sono spesso causate da un’infezione da batteri Helicobacter pylori o dall’uso prolungato di farmaci antinfiammatori non steroidei (FANS). Queste ulcere possono essere aggravate dalla natura acida del cibo, in particolare dai cibi ricchi di proteine come carne e pesce, che aumentano la produzione di acido gastrico durante la digestione.
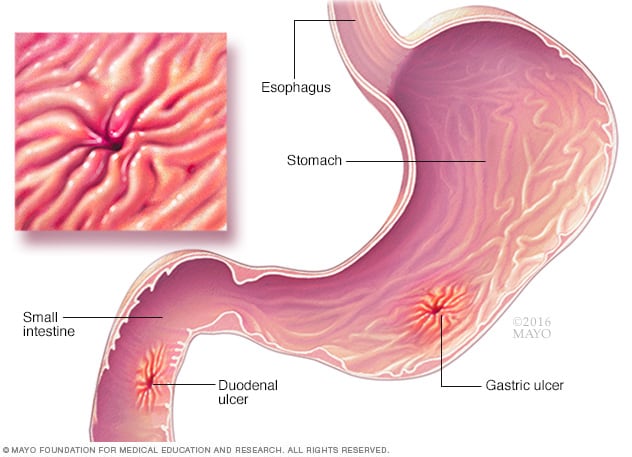
Quando si consuma carne o pesce, lo stomaco secerne più acido per aiutare nella digestione. Questo acido in eccesso può irritare l’ulcera, portando a dolore e nausea. Inoltre, la mucosa protettiva dello stomaco diventa più debole attorno all’ulcera, e il cibo non digerito può causare ulteriore disagio, innescando la nausea.
Diagnosi: La diagnosi è tipicamente confermata con un’endoscopia, che consente al medico di esaminare direttamente le ulcere. Un test del sangue o un test del respiro con urea possono confermare la presenza di Helicobacter pylori.
Trattamento: Una combinazione di PPI o bloccanti H2 e antibiotici è spesso utilizzata per ridurre l’acido gastrico se l’ulcera è causata da Helicobacter pylori. In alcuni casi, sono necessarie modifiche dello stile di vita (evitare FANS, alcol e fumo).
d) Calcoli biliari
La cistifellea immagazzina la bile, che aiuta a scomporre i grassi nel sistema digestivo. I calcoli biliari sono depositi induriti di bile che possono bloccare i dotti biliare, impedendo alla bile di raggiungere l’intestino. Quando si consumano cibi ricchi di grassi, come carne e pesce, essi stimolano la cistifellea a rilasciare bile per aiutare nella digestione. Se i calcoli biliari bloccano i dotti biliari, la bile non può essere rilasciata correttamente, causando disagio e nausea.
Diagnosi: Un’ecografia viene tipicamente utilizzata per diagnosticare i calcoli biliari esaminando visivamente la cistifellea. I test del sangue possono mostrare segni di infezione o disfunzione epatica.
Trattamento: I farmaci vengono spesso utilizzati per sciogliere i calcoli. Nei casi più gravi, è necessaria la chirurgia di rimozione della cistifellea. Se si presentano solo sintomi lievi, modifiche alimentari per limitare i cibi grassi possono aiutare a ridurre la frequenza dei sintomi.
e) Vuotamento gastrico ritardato (gastroparesi)
La gastroparesi è una condizione in cui lo stomaco svuota il cibo nell’intestino tenue più lentamente del normale, spesso a causa di danni al nervo vago (che controlla le contrazioni muscolari dello stomaco). Questa condizione è particolarmente comune negli anziani, specialmente in quelli con diabete o danni ai nervi.
Quando lo stomaco svuota lentamente, il cibo, soprattutto gli alimenti ricchi di proteine come carne e pesce, rimane nello stomaco per un periodo prolungato. Questo può portare a una sensazione di pienezza, gonfiore addominale e disagio. Il cibo non digerito può causare dilatazione dello stomaco, portando a nausea. Nel tempo, il ritardo nel vuotamento può anche portare a una crescita batterica eccessiva nello stomaco, contribuendo ulteriormente alla nausea.
Diagnosi: Gli studi sul vuotamento gastrico (come un test del respiro o una scansione di medicina nucleare) possono misurare quanto tempo ci vuole perché il cibo attraversi lo stomaco.
Trattamento: Il trattamento può includere farmaci procinetici che stimolano la motilità gastrica, modifiche dietetiche (come mangiare piccoli pasti più frequenti che sono più facili da digerire) e gestire condizioni sottostanti come il diabete.
3. Intolleranza o sensibilità alimentare: reazione a carne e pesce
Alcuni anziani possono sviluppare sensibilità o intolleranze alimentari nel tempo, in particolare verso le proteine presenti nella carne e nel pesce. Questo problema può portare a disordini gastrointestinali e nausea.
L’intolleranza alimentare si verifica quando il corpo non è in grado di digerire o elaborare correttamente un alimento o un componente specifico. Ad esempio, una persona può sviluppare un’intolleranza all’istamina, un composto presente nelle carni e pesci stagionati. Questa intolleranza può causare sintomi come nausea, mal di testa e crampi addominali.
Inoltre, alcuni prodotti a base di carne, in particolare le carni lavorate, possono contenere conservanti o sostanze chimiche che possono scatenare una sensibilità, causando nausea o disagio dopo il consumo.
La diagnosi di intolleranza alimentare viene solitamente effettuata con una dieta di eliminazione, durante la quale i cibi sospetti (come carne o pesce) vengono rimossi dalla dieta per un periodo di tempo, per poi essere reintrodotti per osservare eventuali reazioni. I test del sangue possono talvolta identificare anticorpi specifici per gli alimenti, ma non sono sempre affidabili per diagnosticare intolleranze alimentari.
Il trattamento prevede l’evitare i cibi che scatenano sintomi. Le persone con intolleranza all’istamina dovrebbero evitare carni stagionate, pesci e alimenti fermentati. Per altre intolleranze alimentari, come la sensibilità ai conservanti, una dieta priva di cibi lavorati può alleviare i sintomi.
4. Carenza di vitamina B12: una causa nascosta di pelle pallida e nausea
La vitamina B12 svolge un ruolo cruciale nel mantenere la salute dei globuli rossi e del sistema nervoso. Una carenza di questa vitamina può portare all’anemia (come discusso in precedenza), oltre a sintomi neurologici e problemi gastrointestinali.
Con l’età, la nostra capacità di assorbire la vitamina B12 diminuisce a causa di una riduzione nella produzione di acido gastrico, che è necessaria per l’assorbimento della B12. Una carenza di vitamina B12 può portare a sintomi come pelle pallida, affaticamento, debolezza e nausea.
Gli anziani possono anche avere una condizione nota come gastrite atrofica, che riduce i livelli di acido nello stomaco e contribuisce alla malassorbimento della vitamina B12. Inoltre, una carenza di vitamina B12 può compromettere la produzione di globuli rossi, portando a anemia e pelle pallida.
Diagnosi della carenza di B12
Un semplice esame del sangue che misura i livelli di vitamina B12 può diagnosticare una carenza. In alcuni casi, possono essere necessari ulteriori test per determinare la causa sottostante, come il test per l’anemia perniciosa (una condizione autoimmune che influisce sull’assorbimento della vitamina B12).
Trattamento della carenza di B12
Il trattamento per la carenza di vitamina B12 è spesso rappresentato da iniezioni di vitamina B12 o integratori orali di vitamina B12. Nei casi di anemia perniciosa, possono essere necessarie iniezioni di vitamina B12 per tutta la vita. Inoltre, si raccomandano modifiche dietetiche, come l’aumento dell’assunzione di alimenti ricchi di B12, come carne, pesce, latticini e cereali fortificati.





