Il dolore pelvico associato a dolore addominale è solitamente causato da condizioni che interessano i sistemi riproduttivo, urinario o digestivo. Le cause comuni includono problemi ginecologici come l’endometriosi, le cisti ovariche o la malattia infiammatoria pelvica, problemi gastrointestinali come la sindrome dell’intestino irritabile o l’appendicite, e infezioni delle vie urinarie. Poiché molte malattie possono causare questi due sintomi, è importante una valutazione medica per identificare la causa esatta.
Condizioni comuni che causano dolore pelvico con dolore addominale
Cause ginecologiche (nelle donne)
1. Endometriosi
L’endometriosi è la crescita di un tessuto simile alla mucosa uterina al di fuori dell’utero (su ovaie, tube di falloppio, rivestimento pelvico). Questo tessuto risponde agli ormoni e provoca infiammazione locale, cicatrizzazione e dolore.
L’endometriosi si verifica in circa il 7% delle donne in età fertile. I ritardi nella diagnosi sono comuni.

I sintomi tipici dell’endometriosi includono: mestruazioni dolorose, dolore profondo durante i rapporti sessuali, dolore pelvico cronico, a volte sintomi intestinali o vescicali e infertilità.
Diagnosi: L’endometriosi viene diagnosticata attraverso una combinazione di anamnesi medica, esami fisici, imaging e talvolta chirurgia. I medici di solito iniziano discutendo i sintomi come il dolore pelvico e le mestruazioni dolorose, seguiti da un esame pelvico per verificare eventuali anomalie. Test di imaging come ecografie o risonanza magnetica possono aiutare a identificare cisti o lesioni, ma non possono confermare la malattia in modo definitivo. Il metodo più affidabile è la laparoscopia – una chirurgia minimamente invasiva che consente la visualizzazione diretta e la biopsia del tessuto endometriale al di fuori dell’utero.
Trattamento: L’endometriosi viene trattata con farmaci, chirurgia o una combinazione di entrambi. Le terapie ormonali, come le pillole contraccettive, i progestinici o gli agonisti GnRH, possono aiutare a ridurre o fermare la crescita del tessuto simile all’endometrio e alleviare il dolore. Gli antidolorifici, come i farmaci anti-infiammatori non steroidei, sono spesso utilizzati per gestire il disagio. Nei casi più gravi, può essere effettuata una chirurgia minimamente invasiva per rimuovere o ridurre il tessuto endometriosico e, in rare situazioni, può essere presa in considerazione l’isterectomia.
2. Malattia infiammatoria pelvica
La malattia infiammatoria pelvica è un’infezione delle vie genitali superiori (utero, tube, ovaie), di solito causata da batteri trasmessi sessualmente (clamidia, gonorrea) o da microorganismi vaginali misti. L’infezione provoca infiammazione, dolore, cicatrici e può danneggiare la fertilità.
Questa malattia si verifica in circa il 4% delle donne sessualmente attive.
Diagnosi: La malattia infiammatoria pelvica viene diagnosticata principalmente attraverso la valutazione clinica dei sintomi come dolore pelvico, perdite vaginali anomale, febbre e dolore durante l’esame pelvico. I medici possono anche utilizzare test di laboratorio per cercare infezioni sessualmente trasmissibili, test di gravidanza e test di imaging come ecografie per escludere altre condizioni. Poiché questa malattia può essere difficile da confermare, la diagnosi spesso si basa su una combinazione di riscontri clinici ed esclusione di altre cause.
Trattamento: La malattia infiammatoria pelvica viene trattata con antibiotici per combattere l’infezione, spesso coprendo i batteri sessualmente trasmessi comuni come clamidia e gonorrea. Anche i partner sessuali devono essere testati e trattati per prevenire reinfezioni. Nei casi gravi, può essere necessaria l’ospedalizzazione o la chirurgia se si formano ascessi o i sintomi non migliorano.
3. Cisti ovarica, torsione ovarica e gravidanza ectopica
– Cisti ovariche: Le cisti ovariche sono sacche piene di liquido che si formano sulle o nelle ovaie, spesso innocue ma talvolta causano sintomi. Le cisti ovariche sono comuni, specialmente durante gli anni riproduttivi, e molte cisti si risolvono da sole senza trattamento.
mentre la maggior parte delle cisti è indolore, alcune cisti provocano dolore pelvico, gonfiore o cicli mestruali irregolari.
Le cisti ovariche vengono spesso scoperte durante un esame pelvico o test di imaging come l’ecografia, che aiuta a determinare le dimensioni, il tipo e se è piena di liquido o solida. In alcuni casi, i medici possono utilizzare test del sangue o laparoscopia per valutare ulteriormente la cisti.
Il trattamento dipende dalle dimensioni, dal tipo e dai sintomi della cisti. Le piccole cisti funzionali potrebbero richiedere solo un monitoraggio, mentre cisti più grandi o persistenti potrebbero necessitare di farmaci o rimozione chirurgica. Il controllo del dolore e le pillole contraccettive ormonali possono anche aiutare a prevenire la formazione di nuove cisti. La maggior parte delle cisti ovariche è benigna, ma controlli regolari sono importanti per escludere complicazioni come rottura o torsione ovarica.
– Torsione ovarica: La torsione ovarica è un’emergenza medica in cui un’ovaia si attorciglia attorno ai legamenti che la sostengono, interrompendo il flusso sanguigno.
Questa condizione è spesso legata a cisti ovariche o masse che rendono l’ovaia più pesante e incline a torcersi. I sintomi di solito appaiono improvvisamente e includono dolore severo nella parte inferiore dell’addome o dolore pelvico, nausea, vomito e talvolta febbre.
La diagnosi è di solito effettuata tramite ecografia pelvica con imaging Doppler, che aiuta a valutare il flusso sanguigno all’ovaia.
Il trattamento richiede un intervento chirurgico urgente, di solito laparoscopico, per districare l’ovaia e ripristinare il flusso sanguigno. Nei casi gravi in cui si sia verificato un danno ai tessuti, può essere necessario rimuovere l’ovaia. Un intervento rapido è fondamentale per prevenire la perdita permanente dell’ovaia e preservare la fertilità.
– Gravidanza ectopica: Una gravidanza ectopica si verifica quando un ovulo fecondato si impianta al di fuori dell’utero, più comunemente nella tuba di Falloppio. Questa condizione è pericolosa poiché la tuba di Falloppio non può sostenere un embrione in crescita e la rottura può causare emorragie potenzialmente letali.
I sintomi includono spesso dolore addominale acuto o dolore pelvico, sanguinamento vaginale, vertigini o dolore alla spalla a causa di emorragia interna. La diagnosi viene effettuata attraverso test del sangue per misurare i livelli dell’ormone della gravidanza (hCG) e un’ecografia transvaginale per localizzare la gravidanza.
Il trattamento può includere farmaci come il metotrexato per fermare la crescita cellulare o intervento chirurgico per rimuovere il tessuto ectopico, a seconda della gravità. È essenziale un intervento medico tempestivo, poiché le gravidanze ectopiche non possono continuare normalmente e possono essere fatali se non trattate.
4. Fibromi uterini (leiomiomi)
I fibromi uterini sono tumori benigni muscolari dell’utero influenzati dagli ormoni. Possono causare pressione pelvica, dolore addominale inferiore, sanguinamento abbondante e sintomi urinari o intestinali a causa di un effetto di massa.
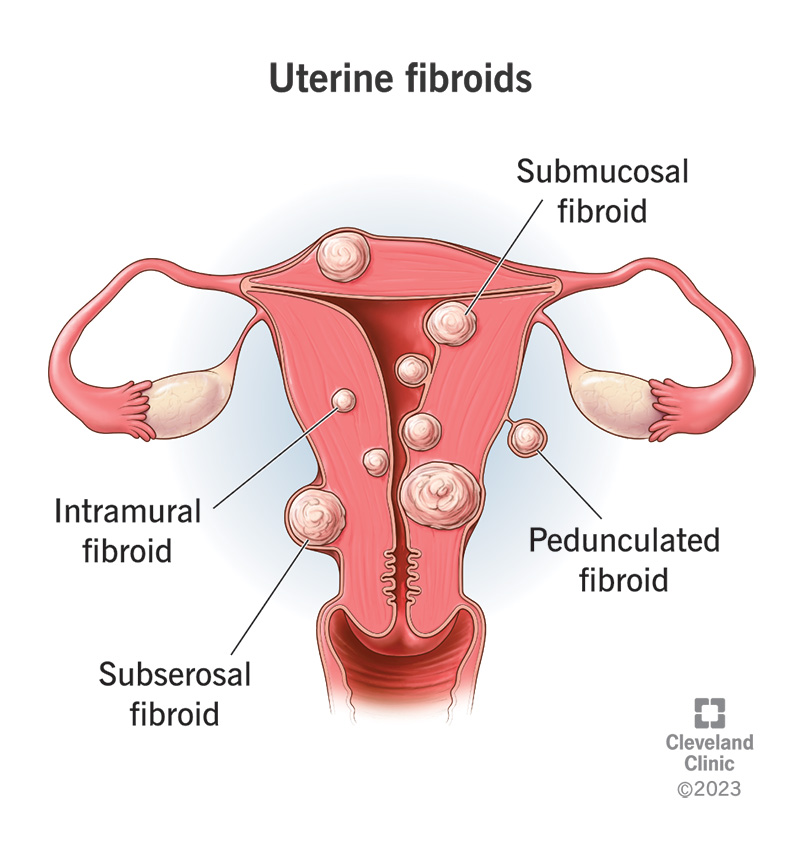
I fibromi sono molto comuni. Una proporzione significativa di donne ha fibromi intorno alla metà della vita e circa una donna su tre con fibromi presenta sintomi.
I fibromi uterini sono solitamente diagnosticati attraverso un esame pelvico e test di imaging come l’ecografia, che aiutano a confermarne la presenza e a misurarne le dimensioni. A volte vengono utilizzati test aggiuntivi come risonanza magnetica o test di laboratorio per escludere altre condizioni.
Il trattamento dipende dai sintomi, dalle dimensioni e dalla posizione dei fibromi. Fibromi piccoli e asintomatici potrebbero non necessitare di trattamento, mentre fibromi più grandi o sintomatici possono essere gestiti con farmaci per controllare gli ormoni e il sanguinamento. Le opzioni chirurgiche includono la miomectomia (rimozione dei fibromi mantenendo l’utero) o l’isterectomia (rimozione completa dell’utero), e procedure minimamente invasive come l’embolizzazione dell’arteria uterina possono ridurre i fibromi. La scelta del trattamento è personalizzata in base all’età del paziente, agli obiettivi di fertilità e alla gravità dei sintomi.
Cause gastrointestinali comuni
1. Appendicite
Il blocco dell’appendice (fecalith, iperplasia linfocitaria, e meno frequentemente tumore) porta a sovraccrescimento batterico, infiammazione e rischio di perforazione.
I sintomi tipici includono: dolore periombelicale che si irradia verso il lato destro dell’addome inferiore, nausea o vomito, febbre, aumento del numero di globuli bianchi.
Diagnosi: valutazione clinica più esami del sangue; ecografia o TAC per confermare nei casi incerti.
Trattamento: la rimozione chirurgica (appendicectomia) è il trattamento standard. In alcuni casi selezionati e non complicati, gli antibiotici da soli possono essere un’opzione sotto attento monitoraggio. Un trattamento tempestivo evita la rottura e la peritonite.
2. Diverticolite
La diverticolite è un’infiammazione o infezione delle piccole tasche (diverticoli) che si formano nella parete del colon. Questa malattia provoca spesso dolore addominale acuto, di solito sul lato sinistro inferiore, insieme a febbre, nausea o cambiamenti nelle abitudini di defecazione. La diverticolite è comune negli adulti più anziani.
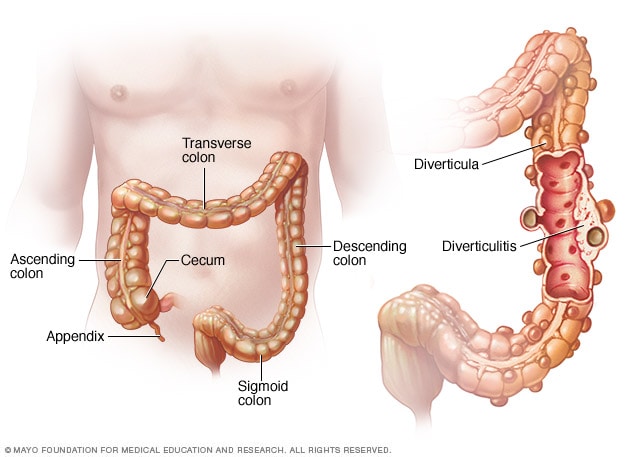
La diagnosi viene tipicamente eseguita con un esame fisico, analisi del sangue e dell’urina e, soprattutto, una TAC, che può rivelare diverticoli infiammati o complicazioni come ascessi.
Il trattamento dipende dalla gravità. I casi lievi possono essere gestiti con riposo, una dieta liquida e antibiotici, mentre i casi più gravi o complicati possono richiedere ospedalizzazione, antibiotici per via endovenosa o addirittura chirurgia. Modifiche dello stile di vita come una dieta ricca di fibre sono spesso raccomandate per aiutare a prevenire recidive.
3. Malattia infiammatoria intestinale e sindrome dell’intestino irritabile
– Malattia infiammatoria intestinale (Malattia di Crohn e colite ulcerosa): Questa malattia infiammatoria cronica causa dolore addominale, diarrea, sanguinamento e sintomi sistemici. La diagnosi è eseguita tramite esami del sangue, esami delle feci, colonscopia con biopsia e imaging. Il trattamento include farmaci anti-infiammatori, immunosoppressori e farmaci biologici.
– Sindrome dell’intestino irritabile: Questo è un disturbo funzionale dell’intestino con dolore addominale ricorrente correlato alle abitudini di defecazione. Questa sindrome si verifica in circa il 10% della popolazione del nostro paese. La sindrome dell’intestino irritabile viene diagnosticata in base a una revisione dei sintomi, della storia medica e dell’esame fisico, con test utilizzati principalmente per escludere altre condizioni. I medici applicano spesso i criteri di Roma, che richiedono dolore addominale ricorrente almeno un giorno alla settimana per tre mesi, insieme a cambiamenti nelle abitudini di defecazione o nella consistenza delle feci. Il trattamento è diretto ai sintomi (modifiche dietetiche come una dieta povera di FODMAP, modifica della fibra, farmaci antispastici, lassativi o antidiarroici e terapia psicologica).
Cause legate alle vie urinarie e ai reni
1. Infezione delle vie urinarie e pielonefrite
L’infezione batterica della vescica o dei reni (più comunemente E. coli) causa dolore addominale inferiore o dolore sovrapubico, disuria, urgenza di urinare e talvolta dolore alla schiena e febbre se il rene è coinvolto. L’infezione delle vie urinarie è molto comune, soprattutto nelle donne.
L’infezione delle vie urinarie viene solitamente diagnosticata attraverso un test delle urine che controlla la presenza di batteri, globuli bianchi o globuli rossi, e talvolta confermata con una coltura delle urine. In alcuni casi, possono essere utilizzati imaging o cistoscopia se l’infezione è ricorrente o complicata. Il trattamento viene solitamente effettuato con antibiotici, scelti in base al tipo di batteri e alla gravità dell’infezione, e potrebbero essere somministrati farmaci per il sollievo dal dolore. Bere molti liquidi e svuotare frequentemente la vescica può anche aiutare nel recupero e prevenire infezioni future.
2. Calcoli renali (colica ureterale)
I calcoli renali si formano quando minerali e sali nelle urine cristallizzano a causa di squilibri come disidratazione o eccesso di calcio, ossalati o acido urico.
I sintomi includono spesso dolore severe nella schiena o ai fianchi, dolore irradiato verso l’addome inferiore o l’inguine, sangue nelle urine, nausea e minzione frequente.
La diagnosi viene tipicamente eseguita con test di imaging come TAC o ecografie, insieme a esami del sangue e delle urine per identificare le sostanze che formano i calcoli.
Il trattamento dipende dalle dimensioni e dal tipo di calcolo. I piccoli calcoli possono passare naturalmente con idratazione e antidolorifici, mentre i calcoli più grandi possono richiedere procedure mediche come litotrissia a onde d’urto o rimozione chirurgica.
Le misure preventive includono bere molta acqua, modifiche nella dieta e talvolta farmaci per ridurre le sostanze chimiche che formano i calcoli.
Sebbene il dolore pelvico con dolore addominale sia talvolta causato da problemi minori come indigestione o crampi mestruali, è necessario andare da un medico se il dolore è severo, improvviso, persistente o accompagnato da sintomi allarmanti come febbre, vomito, sanguinamento anomalo, svenimento o difficoltà a urinare. Anche il dolore lieve che non migliora o tende a ripresentarsi dovrebbe essere valutato da un professionista sanitario.





