Il dolore addominale inferiore è un fastidio o un dolore nella zona al di sotto dell’ombelico, che comprende la regione pelvica, inclusi la vescica, il retto e gli organi riproduttivi nelle femmine (utero, ovaie, tube di Falloppio) e la prostata nei maschi. Quando questo dolore si verifica dopo aver mangiato, spesso è collegato ai processi digestivi, ma può anche originarsi da altri sistemi. Il momento in cui si manifesta il dolore — immediato o entro un’ora o più — può aiutare a identificare la causa. Il dolore che si presenta immediatamente dopo aver mangiato è solitamente dovuto a distensione gastrica; mentre il dolore che insorge dopo un’ora o più è solitamente legato alla digestione intestinale.
Ricerche suggeriscono che il dolore addominale inferiore dopo aver mangiato è frequentemente associato a disturbi digestivi, ma le evidenze indicano anche cause meno comuni come problematiche riproduttive o infezioni.

Il dolore addominale inferiore dopo aver mangiato è spesso causato da problemi digestivi come indigestione, intolleranza alimentare, gonfiore addominale, stitichezza o sindrome dell’intestino irritabile, ma può anche indicare condizioni più gravi come calcoli biliari, appendicite o un’ulcera gastrica.
Cause comuni di dolore addominale inferiore dopo aver mangiato
1. Sindrome dell’intestino irritabile
La sindrome dell’intestino irritabile è un disturbo gastrointestinale che colpisce il colon, caratterizzato da motilità intestinale anormale, ipersensibilità viscerale e interazioni alterate tra cervello e intestino. Alcuni cibi (ad es. alimenti ad alto contenuto di FODMAP come cipolle, aglio) o lo stress possono scatenare sintomi, portando a dolore addominale inferiore, gonfiore addominale e cambiamenti nelle abitudini di defecazione (diarrea, stitichezza o entrambe). Il dolore è spesso crampiforme e si allevia dopo la defecazione.
– Diagnosi: La sindrome dell’intestino irritabile viene diagnosticata secondo i criteri di Roma IV, che richiedono dolore addominale ricorrente associato a defecazione o cambiamento nella frequenza/formato delle feci, senza anomalie strutturali nei test come esami del sangue, esami delle feci o endoscopia.
– Trattamento: Le opzioni di trattamento per la sindrome dell’intestino irritabile includono modifiche dietetiche (ad es. dieta a basso contenuto di FODMAP), farmaci come antispastici (ad es. iosciamina), antidepressivi per la gestione del dolore, probiotici e tecniche di riduzione dello stress come la terapia cognitivo-comportamentale. Ad esempio, potresti trovare sollievo evitando i cibi che scatenano i sintomi e praticando la mindfulness.
2. Intolleranza alimentare
L’intolleranza alimentare è una reazione non immune agli alimenti, spesso dovuta a carenze enzimatiche (ad es. carenza di lattasi nell’intolleranza al lattosio) o effetti farmacologici (ad es. caffeina). Mangiare il cibo problematico porta a sintomi come dolore addominale inferiore, diarrea, gonfiore addominale. Ad esempio, bere latte con intolleranza al lattosio può provocare sintomi rapidi a causa della fermentazione del lattosio non digerito nel colon.
– Diagnosi: L’intolleranza alimentare viene diagnosticata tramite una dieta di eliminazione, dove si rimuovono i cibi sospetti e li si reintroduce per osservare i sintomi. Test specifici includono test del respiro all’idrogeno per intolleranza al lattosio o fruttosio e esami del sangue per la celiachia.
– Trattamento: Evitare il cibo problematico (ad es. latticini per intolleranza al lattosio), utilizzare integratori enzimatici (ad es. compresse di lattasi), o seguire una dieta priva di glutine per la sensibilità al glutine non celiaca. Ad esempio, potresti passare a latte senza lattosio o assumere lattasi prima di consumare latticini.
3. Diverticolite
La diverticolite è un’infiammazione o un’infezione dei diverticoli (piccole tasche nella parete del colon), più comune nel colon sinistro. Si pensa che la diverticolite si sviluppi quando un pezzo duro di feci o cibo non digerito rimane intrappolato in una delle tasche. Questo dà l’opportunità ai batteri presenti nelle feci di moltiplicarsi e diffondersi, innescando un’infezione. La diverticolite è solitamente correlata a diete povere di fibre. L’infiammazione può causare dolore nel quadrante inferiore sinistro, e mangiare può scatenare dolore se il colon è irritato.
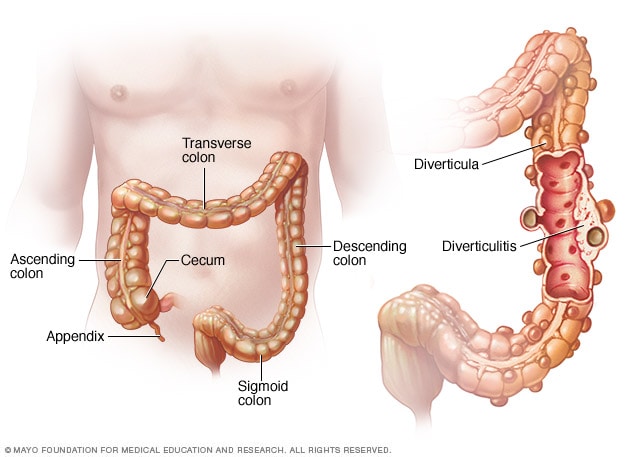
– La diagnosi di diverticolite si basa sulla presentazione clinica (dolore, febbre), con test di imaging come la TC o l’ecografia. La colonscopia viene effettuata dopo un episodio acuto per confermare e escludere altre condizioni.
– Trattamento: Il trattamento per la diverticolite dipende dalla gravità della condizione. Nei casi lievi si utilizzano antibiotici e una dieta liquida; i casi gravi possono richiedere ospedalizzazione, antibiotici per via endovenosa e possibilmente un intervento chirurgico. A lungo termine, si raccomanda una dieta ad alto contenuto di fibre e potresti dover evitare i cibi che scatenano i sintomi, se identificati. Ad esempio, iniziare con una dieta liquida chiara durante un attacco può aiutare a ridurre l’infiammazione.
4. Malattia infiammatoria intestinale
La malattia infiammatoria intestinale comprende il morbo di Crohn e la colite ulcerosa, caratterizzata da infiammazione cronica. La colite ulcerosa colpisce il colon, mentre il morbo di Crohn può colpire qualsiasi parte, incluso il piccolo intestino inferiore. Mangiare può aggravare i sintomi se la malattia è attiva, portando a dolore addominale inferiore, diarrea e perdita di peso a causa di infiammazione e malassorbimento.
– Diagnosi: La malattia infiammatoria intestinale viene diagnosticata attraverso la storia clinica, reperti endoscopici (ad es. ulcere, infiammazione), istopatologia, esami del sangue per i marcatori infiammatori, test delle feci e test di imaging.
– Trattamento: I farmaci utilizzati includono farmaci anti-infiammatori (ad es. mesalazina), immunosoppressori e biologici (ad es. infliximab). Potrebbe essere necessaria un’intervento chirurgico per complicazioni, e il supporto nutrizionale è cruciale. Ad esempio, potresti aver bisogno di una dieta specializzata durante una crisi, guidata da un dietista.
5. Sovraccarico batterico dell’intestino tenue
Il sovraccarico batterico dell’intestino tenue è un aumento di batteri nell’intestino tenue, che porta a malassorbimento, gonfiore addominale e dolore addominale inferiore dopo aver mangiato. Può derivare da condizioni che interrompono la motilità intestinale, come il diabete o interventi chirurgici precedenti, con sintomi innescati dall’assunzione di cibo a causa della fermentazione batterica.
– Diagnosi: Il sovraccarico batterico dell’intestino tenue viene diagnosticato tramite test del respiro all’idrogeno o aspirato e coltura dell’intestino tenue, per valutare la presenza eccessiva di batteri.
– Le opzioni di trattamento includono antibiotici (ad es. rifaximina) per ridurre il sovraccarico batterico, affrontare le cause sottostanti e modifiche dietetiche (ad es. dieta a basso contenuto di fermentabili). Ad esempio, potresti assumere antibiotici per due settimane, seguiti da aggiustamenti dietetici.
6. Cancro del colon
Il cancro del colon è una neoplasia maligna nel colon o nel retto, con le fasi precoci spesso asintomatiche. Nelle fasi avanzate, il cancro del colon può causare dolore addominale inferiore dopo aver mangiato se il tumore ostruisce il colon, portando a cambiamenti nelle abitudini di defecazione, sangue nelle feci e perdita di peso.
– Diagnosi: Il cancro del colon viene diagnosticato tramite colonscopia con biopsia, con test di imaging come TC o risonanza magnetica per la stadiazione.
– Trattamento: Include interventi chirurgici per rimuovere il tumore, chemioterapia, radioterapia o terapia mirata, a seconda dello stadio e del tipo. Ad esempio, la rilevazione precoce tramite screening può portare a interventi chirurgici curativi.
Quando è necessario cercare trattamento medico?
Sebbene molte cause possano essere gestite con cambiamenti nello stile di vita, alcuni sintomi richiedono una valutazione medica immediata. Cerca assistenza se esperienza i seguenti sintomi:
- Dolore grave o persistente
- Cambiamento nelle abitudini di defecazione (ad es. diarrea persistente o stitichezza)
- Sangue nelle feci
- Perdita di peso non intenzionale
- Febbre o altri sintomi sistemici
Questi sintomi potrebbero indicare condizioni gravi come malattia infiammatoria intestinale o cancro del colon, che richiedono una diagnosi e un trattamento tempestivi.





