Panoramica
La epatite autoimmune è un’infiammazione del fegato che si verifica quando il sistema immunitario dell’organismo attacca le cellule epatiche. La causa esatta dell’epatite autoimmune non è chiara, ma i fattori genetici e ambientali sembrano interagire nel tempo nell’innescare questa malattia.
Se non trattata, l’epatite autoimmune può portare a cicatrizzazione del fegato (cirrosi) e infine a insufficienza epatica. Tuttavia, se diagnosticata e trattata precocemente, l’epatite autoimmune può spesso essere controllata con farmaci che sopprimono il sistema immunitario.
Un trapianto di fegato può essere un’opzione quando l’epatite autoimmune non risponde ai trattamenti farmacologici o nei casi di malattia epatica avanzata.
Sintomi dell’epatite autoimmune
I segni e i sintomi dell’epatite autoimmune variano da persona a persona e possono manifestarsi improvvisamente. Alcune persone presentano pochi problemi nelle fasi iniziali di questa malattia, mentre altre avvertono segni e sintomi che possono includere:
- Affaticamento
- Disagio addominale
- Ingiallimento della pelle e delle sclere
- Fegato ingrossato
- Vasi sanguigni anomali sulla pelle (angiomi a ragno)
- Eruzioni cutanee
- Dolori articolari
- Perdita del ciclo mestruale
Quando è necessario contattare un medico?
Se hai segni o sintomi che ti preoccupano, contatta un medico.
Cause dell’epatite autoimmune
L’epatite autoimmune si verifica quando il sistema immunitario dell’organismo, che normalmente attacca virus, batteri e altri patogeni, colpisce il fegato. Questo attacco al fegato può portare a infiammazione cronica e gravi danni alle cellule epatiche. Il motivo per cui il corpo si attacca non è chiaro, ma i ricercatori ritengono che l’epatite autoimmune potrebbe essere causata dall’interazione di geni che controllano la funzione del sistema immunitario e dall’esposizione a virus o farmaci particolari.
Tipi di epatite autoimmune
I medici hanno identificato due forme principali di epatite autoimmune.
- Epatite autoimmune di tipo 1. Questo è il tipo più comune della malattia. Può manifestarsi a qualsiasi età. Circa la metà delle persone con epatite autoimmune di tipo 1 ha altri disturbi autoimmuni, come la celiachia, l’artrite reumatoide o la colite ulcerosa.
- Epatite autoimmune di tipo 2. Sebbene gli adulti possano sviluppare l’epatite autoimmune di tipo 2, è più comune nei bambini e nei giovani. Altre malattie autoimmuni possono accompagnare questo tipo di epatite autoimmune.
Fattori di rischio
I fattori che possono aumentare il rischio di sviluppare epatite autoimmune includono:
- Essere di sesso femminile. Anche se sia i maschi che le femmine possono sviluppare epatite autoimmune, questa malattia è più comune nelle femmine.
- Storia di alcune infezioni. L’epatite autoimmune può svilupparsi dopo essere stati infettati dal morbillo, virus herpes simplex o virus di Epstein-Barr. Questa malattia è anche collegata alle infezioni da epatite A, B o C.
- Ereditarietà. Le prove suggeriscono che una predisposizione all’epatite autoimmune può essere presente nelle famiglie.
- Avere una malattia autoimmune. Le persone che già hanno una malattia autoimmune, come la celiachia, l’artrite reumatoide o l’ipertiroidismo (malattia di Graves o tiroidite di Hashimoto), hanno maggiori probabilità di sviluppare epatite autoimmune.
Complicazioni dell’epatite autoimmune
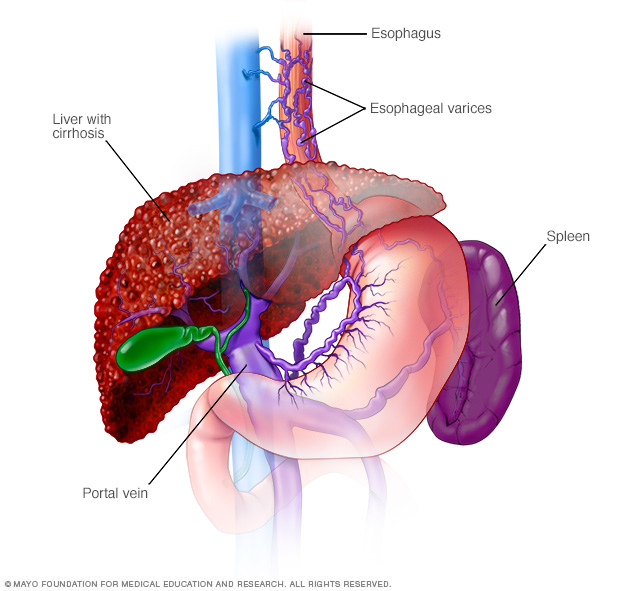
L’epatite autoimmune che non viene trattata può causare cicatrizzazione permanente del tessuto epatico (cirrosi). Le complicazioni della cirrosi includono:
- Vene ingrossate nell’esofago (varici esofagee). Quando la circolazione attraverso la vena porta è bloccata, il sangue può accumularsi in altri vasi sanguigni, principalmente quelli dello stomaco e dell’esofago. Questi vasi sanguigni hanno pareti sottili e, poiché sono pieni di più sangue di quanto siano destinati a trasportare, è probabile che sanguinino. Un grave sanguinamento nell’esofago o nello stomaco da questi vasi sanguigni è un’emergenza potenzialmente letale che richiede immediata assistenza medica.
- Fluido nell’addome (ascite). Le malattie epatiche possono causare l’accumulo di grandi quantità di liquido nell’addome. L’ascite può essere scomoda e può interferire con la respirazione ed è di solito un segno di cirrosi avanzata.
- Insufficienza epatica. Questa condizione si verifica quando danni estesi alle cellule epatiche rendono impossibile al fegato funzionare adeguatamente. A questo punto, è necessario un trapianto di fegato.
- Carcinoma epatocellulare. Le persone con cirrosi hanno un rischio maggiore di sviluppare il cancro al fegato.
Diagnosi dell’epatite autoimmune
I test e le procedure utilizzati per diagnosticare l’epatite autoimmune includono:
- Esami del sangue. Testare un campione del tuo sangue per gli anticorpi può distinguere l’epatite autoimmune dall’epatite virale e da altre condizioni con sintomi simili. I test per gli anticorpi aiutano anche a individuare il tipo di epatite autoimmune che hai.
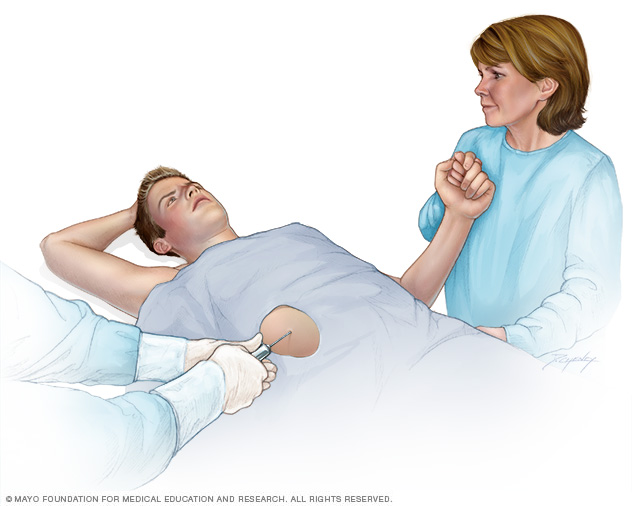
- Biopsia epatica. I medici eseguono una biopsia del fegato per confermare la diagnosi e determinare il grado e il tipo di danno epatico. Durante questa procedura, viene prelevata una piccola quantità di tessuto epatico utilizzando un sottile ago che viene inserito nel fegato attraverso una piccola incisione sulla pelle. Il campione viene quindi inviato a un laboratorio per l’analisi.
Trattamento dell’epatite autoimmune
Indipendentemente dal tipo di epatite autoimmune che hai, l’obiettivo del trattamento è rallentare o fermare l’attacco del sistema immunitario sul tuo fegato. Il trattamento aiuta a rallentare la progressione della malattia. Per raggiungere questo obiettivo, avrai bisogno di farmaci che abbassano l’attività del sistema immunitario. Il trattamento iniziale è solitamente il prednisone. Un secondo farmaco, azatioprina (Azasan, Imuran), può essere raccomandato in aggiunta al prednisone.
Il prednisone, soprattutto se assunto a lungo termine, può causare una vasta gamma di effetti collaterali gravi, tra cui diabete, assottigliamento delle ossa (osteoporosi), fratture ossee (osteonecrosi), ipertensione, cataratte, glaucoma e aumento di peso.
I medici prescrivono tipicamente il prednisone a una dose elevata per circa il primo mese di trattamento. Successivamente, per ridurre il rischio di effetti collaterali, riducono gradualmente la dose nei mesi successivi fino a raggiungere la dose più bassa possibile che controlla la malattia. L’aggiunta di azatioprina aiuta anche a evitare gli effetti collaterali del prednisone.
Nonostante tu possa sperimentare una remissione alcuni anni dopo l’inizio del trattamento, la malattia spesso ritorna se il farmaco viene interrotto. A seconda della tua situazione, potresti aver bisogno di un trattamento a vita.
Trapianto di fegato
Quando i farmaci non arrestano il decorso della malattia o sviluppi cicatrici irreversibili (cirrosi) o insufficienza epatica, l’unica opzione rimasta è un trapianto di fegato.
Durante un trapianto di fegato, il tuo fegato malato viene rimosso e sostituito con un fegato sano da un donatore. I trapianti di fegato utilizzano più frequentemente fegati di donatori di organi deceduti. In alcuni casi, può essere utilizzato un trapianto di fegato da donatore vivente. Durante un trapianto di fegato da donatore vivente, ricevi solo una porzione di un fegato sano da un donatore vivente. Entrambi i fegati iniziano a rigenerare nuove cellule quasi immediatamente.





